寝てもなかなか疲れが抜けない…そんな症状お困りありませんか?
2025年11月19日

はじめに
「しっかり寝たはずなのに、朝起きても疲れが残っている」
「休日に長く寝てもスッキリしない」
こんなお悩みを抱えている方がとても増えています。
特にデスクワーク中心の生活を送っている人に多く見られるのが「睡眠の質の低下」と「慢性的な疲労感」です。
このブログでは、巻き肩・猫背・首肩こり・眼精疲労・頭痛・だるさ・自律神経の乱れといった要因を深堀りし、なぜ「寝ても疲れが取れない状態」になるのかを詳しくお話し、よって整骨院の視点からどうしたらいいのかを改善方法についてもご紹介します。
デスクワークと姿勢の乱れ
長時間座りっぱなしが招く体の歪み
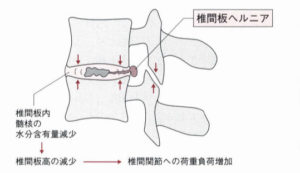
現代人の多くの仕事はパソコンやスマートフォンに向かう時間が長くなっています。これにより、前傾姿勢(猫背・巻き肩)になりやすく、首や肩の筋肉に負担がかかります。
 そのため猫背や巻き肩は、単なる見た目だけの問題ではありません。胸郭が圧迫され呼吸が浅くなるため、十分な酸素が体内に取り込まれず、疲労が取れにくくなるのです。
そのため猫背や巻き肩は、単なる見た目だけの問題ではありません。胸郭が圧迫され呼吸が浅くなるため、十分な酸素が体内に取り込まれず、疲労が取れにくくなるのです。
首・肩こりと慢性疲労の関係
血流の滞りが疲労感を増幅
首や肩の筋肉が緊張すると血流が悪くなり、脳への酸素供給も低下します。そのため、頭がぼんやりする・集中力が続かない・疲れが取れないという状態に陥ります。
また首の筋肉は自律神経とも関係が深く、過度な緊張が交感神経を刺激し、常に体が「緊張モード」になってしまいます。
これが夜の睡眠の質を下げる大きな要因です!
眼精疲労と頭痛
ブルーライトと目の酷使
長時間のパソコン作業やスマートフォン利用により、目の筋肉が疲れ切ってしまいます。これを眼精疲労といい、肩こりや頭痛の原因にもなります。
さらにブルーライトによって体内時計が乱れると、夜になっても眠気が訪れにくくなり、結果的に睡眠のリズムが崩れます。
睡眠の質の低下
「量」ではなく「質」が重要
「たくさん寝れば疲れが取れる」と思いがちですが、実際には睡眠の質が大切です。猫背や巻き肩で呼吸が浅くなると、睡眠中の酸素供給が不十分になり、熟睡できません。
また自律神経の乱れによって交感神経が優位のまま眠りにつくと、体は休めず翌朝も疲労感が残ります。
自律神経の乱れとだるさ
ストレス社会が与える影響
デスクワークは身体的負担だけでなく、精神的なストレスも大きい仕事です。ストレスは自律神経を乱し、疲労感やだるさ、頭痛、めまいといった症状を引き起こします。
「眠っても回復しない」状態の多くは、この自律神経のバランスが崩れていることが原因です。
当整骨院でできること
私たちi-care整骨院でできる施術としては手技療法や電気治療を用いて筋肉の緊張を和らげることができます。また姿勢面からの見直しや、負担がかかっている筋肉に対してアプローチする独自の治療で根本までしっかりサポートさせていただきます!!
「寝ても疲れが取れない」原因は単なる睡眠不足だけでなく姿勢の乱れ・首肩コリ・眼精疲労・自律神経の乱れなどが複雑にかかわっています。
デスクワークが当たり前の時代だからこそ、日常の中に姿勢改善やセルフケアを取り入れ、必要に応じて整骨院で専門的な施術を受けることが、真の解決につながります。
「たくさん寝ても疲れが残る…」と悩んでいる方は、まずは姿勢と生活習慣を見直すことからはじめてみましょう!
📞ご予約・ご相談はLINEまたはお電話からどうぞ 🙂








 季節の変わり目は、気温や日照時間の変化によって生活リズムが崩れがちです。例えば、夏の暑さで夜更かしの習慣がついてしまい、秋になっても睡眠のリズムが整わないと、疲労が抜けにくくなります。また、寒くなると運動不足になりがちで、筋肉が硬くなり、肩こりや腰痛を引き起こしやすくなります。
季節の変わり目は、気温や日照時間の変化によって生活リズムが崩れがちです。例えば、夏の暑さで夜更かしの習慣がついてしまい、秋になっても睡眠のリズムが整わないと、疲労が抜けにくくなります。また、寒くなると運動不足になりがちで、筋肉が硬くなり、肩こりや腰痛を引き起こしやすくなります。 気温の変化によって
気温の変化によって
 出産は女性の体にとって大きな変化を伴います。新しい命を迎える喜びの一方で、産後は体の不調や悩みを感じる方が多いものです。
出産は女性の体にとって大きな変化を伴います。新しい命を迎える喜びの一方で、産後は体の不調や悩みを感じる方が多いものです。




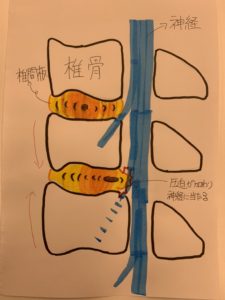




 皆さん、
皆さん、